Pflege - Patientenrecht
& Gesundheitswesen
www.wernerschell.de
Forum (Beiträge ab 2021)
Archiviertes Forum
Patientenrecht
Sozialmedizin - Telemedizin
Publikationen
Links
Datenschutz
Impressum
Pro Pflege-Selbsthilfenetzwerk
>> Aktivitäten im Überblick! <<

|
Telematik im Gesundheitswesen - Perspektiven der Telemedizin in Deutschland 1. Zusammenfassung: Telematik im Gesundheitswesen A. Zielsetzung der Studie
Als Konsequenz stellt die Studie ein umfassendes Konzept für die bundesweite Anwendung der Telematik vor und ein Programm zu dessen Realisierung. Die erforderlichen Schritte sollten in einem stufenweisen Vorgehen umgesetzt werden. B. Inhalt der Studie Nachfolgend werden die Inhalte der einzelnen Kapitel der Studie beschrieben: Definitionen (Kapitel 2) Zu Beginn werden die Begriffe "Telematik im Gesundheitswesen" und "Telemedizin" anwendungs- und systemtechnisch definiert. Telematik im Gesundheitswesen überbrückt Raum und Zeit bei der Bereitstellung von Daten, Informationen, Erfahrungen und Wissen zur Aufgabenerfüllung aller Beteiligten im Gesundheitswesen. Dies schließt patientenbezogene Daten im Rahmen der Versorgung ein sowohl anonymisierte Daten bei der Abrechnung, Steuerung, Planung und Entscheidungsfindung im Gesundheitssystem als auch patientenunabhängige Daten bei der Vermittlung von Wissen und Erfahrungen. Bedeutung von Telematik für das Gesundheitswesen (Kapitel 3) Die Struktur des deutschen Gesundheitssystems mit mehreren Versorgungsebenen zeichnet sich durch zahlreiche Stärken aus (z. B. freie Arztwahl, nicht limitierter und schneller Zugang zu Versorgungsleistungen, hohe Verantwortung der primären Behandler, problem- und gemeindenahe Versorgung). Sie bewirkt aber gleichzeitig, daß die medizinischen Datenbestände eines Patienten verteilt geführt werden. Dies kann im Bedarfsfall verhindern, daß behandlungsrelevante Daten ausreichend schnell beim behandelnden Arzt zusammengeführt werden. Die Nachteile dieser strukturellen Gegebenheit können überwunden werden durch
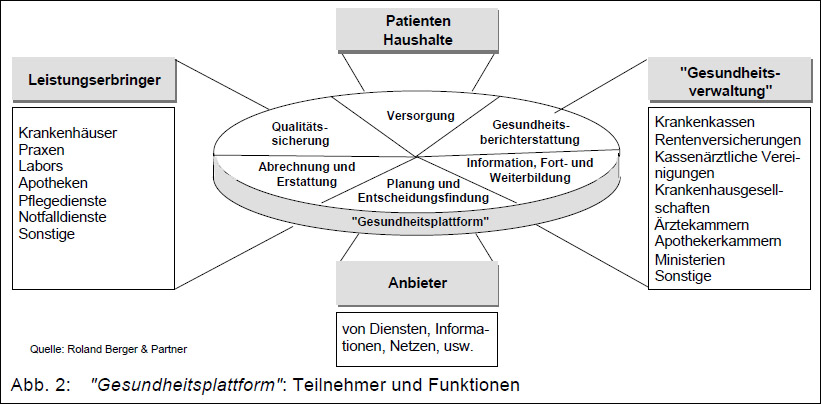
ohne daß die Vorteile des Systems angetastet werden. Eine integrierte multimediale elektronische Patientenakte, die auch für den Patienten einsehbar sein muß, stellt für die medizinische Versorgung alle patientenbezogenen behandlungsrelevanten Informationen bereit. Darüber hinaus repräsentiert die Gesamtheit aller integrierten elektronischen Patientenakten der Versicherten erstmals eine gesicherte Datenbasis für die Ableitung anonymisierter, fallspezifischer Informationen für Gesundheitsberichterstattung, Planung des Gesundheitssystems und Entscheidungsfindung (Abb. 1).
Telematik-Komponenten (Kapitel 4) Die Studie beschreibt die für Telemedizin erforderlichen informations- und kommunikationstechnischen Komponenten. Die Informationstechnik betreffend sind dies Praxissysteme, Abteilungssysteme und Krankenhaus-Informationssysteme. Die gebräuchlichen Systeme auf den verschiedenen Ebenen der Leistungserbringung sind derzeit in der Regel nicht kompatibel und kommunikationstechnisch nicht vernetzt. Datenkarten können in einem medizinischen Informations- und Kommunikationssystem verschiedene Aufgaben erfüllen: Von der Ausweiskarte über die Schlüsselkarte bis hin zum Speichermedium von medizinischen Daten. Datenkarten sind ein außerordentlich wirksames Instrument, um dem Patienten das alleinige Verfügungsrecht über seine Daten zu geben. Werden Datenkarten jedoch als Datenspeichermedien eingesetzt, so stößt deren Nutzung dort an Grenzen, wo Informationen aggregiert werden müssen, die anonymisiert für Zwecke der Steuerung und Planung des Gesundheitswesens verwendet werden. Eine reine Kartenlösung für die Datenspeicherung würde zwar die Lösung des erstgenannten Problembereichs - die Verfügbarkeit von behandlungsrelevanten Patientendaten zum Zeitpunkt der Behandlung am Ort der Behandlung - unterstützen; die Lösung des zweiten Problembereichs - die rationale Planung und Steuerung des Gesundheitssystems - wäre jedoch nur möglich, wenn parallel ein Netz bereitgestellt wird, auf dem anonymisierte Daten ausgetauscht werden können. dabei ist davon auszugehen, daß zumindest für die Abrechnung auf jeden Fall ein Netz aufgebaut wird. (Abb. 1). Um beide Problembereiche lösen zu können, bedarf es eines Kommunikationsnetzes für alle Teilnehmer des Gesundheitswesens. Für die Übertragung datenschutzunkritischer nicht-patientenbezogener Daten stehen dazu öffentliche Netze (z. B. Internet) zur Verfügung. Für die Übertragung sensibler patientenbezogener Daten bieten derzeit nur Netze für geschlossene Nutzergruppen (Intranets) ausreichende Sicherungsmechanismen. In wenigen Jahren werden Sicherheitslösungen existieren, die auch die sichere Übertragung von Patientendaten auf öffentlichen Netzen ermöglichen. Dies bedeutet, daß langfristig geschlossene Intranets nicht erforderlich sein werden. Telemedizin-Projekte (Kapitel 5) In Deutschland wurde eine Vielzahl von Telemedizin-Projekten (detaillierte Beschreibung im Anlagenband) durchgeführt, die jeweils nur Teilaspekte der zweckorientierten Integration dezentraler Informationsprozesse auf der Basis moderner Technologie beleuchteten. Auch erfolgreich abgeschlossene Projekte führten nicht zu einer bundesweiten Umsetzung, da kein Projekt ausreichend dimensioniert war, um die erforderliche Infrastruktur aufzubauen. Die Pilotprojekte führten zum Aufbau einer Vielzahl nicht kompatibler Lösungen, aber nicht zu einem einheitlichen Kommunikationssystem, auf dem die Anwendungen aufsetzen können. Die in den Pilotprojekten gewonnenen wertvollen Erfahrungen und Lösungsvorschläge zu den verschiedenen Einzelaspekten könnten jedoch zur Konzipierung und Umsetzung einer "Gesundheitsplattform", einem Informations- und Kommunikationssystem zur effizienten Bearbeitung zentraler Aufgaben des Gesundheitswesens, zusammengeführt werden. Kosten-/Nutzenerwägung (Kapitel 5) Die Abwägung von Kosten und Nutzen einer telemedizinischen Anwendung erfolgt derzeit alleine auf betriebswirtschaftlicher Basis durch die jeweilige versorgende Einheit, da diese die erforderliche Investition tätigen und die Betriebskosten tragen muß. Volkswirtschaftlich sinnvolle Lösungen bleiben dabei meist auf der Strecke, weil es bisher keine aktuelle und gesicherte Datenbasis gibt, das komplexe Gesamtsystem kostenoptimierend zu steuern. Das heutige Vergütungssystem wirkt in dieser Hinsicht kontraproduktiv. Um das Potential von Telematik im Gesundheitswesen wirksam werden zu lassen, bedarf es der Definition volkswirtschaftlich sinnvoller Verhaltensweisen im Gesundheitssystem und deren Transformation in ein Anreizsystem auf der Ebene von Vergütungsrichtlinien. Die meisten finanziellen Vorteile der Anwendung von Telematik sollten sich jedoch implizit über den betrieblich erzielten Wirkungsgrad darstellen lassen. Rahmenbedingungen für die Telemedizin in Deutschland (Kapitel 6) Ein weiterer Grund für die fehlende breite Umsetzung von erfolgreichen Telemedizin-Anwendungen liegt in der Tatsache, daß vielfach die technischen Voraussetzungen nur in medizinischen Zentren geschaffen wurden; eine bidirektionale Kommunikation zwischen Krankenhäusern und Praxen war in der Regel nicht Bestandteil der Investition. Auch wesentliche Infrastrukturelemente, wie Stellen zur Zertifizierung und Gewährleistung des Zugriffsschutzes, wurden bisher nicht implementiert. Weitere Probleme sind fehlende Strukturierung in der medizinischen Dokumentation und das weitgehende Fehlen digitaler Archive. Zwischenfazit: Hindernisse für die breite Anwendung der Telemedizin Die Bewertung der abgeschlossenen Telemedizin-Projekte führt zu folgender Schlußfolgerung: Die erfolgreiche Verbreitung von Telemedizin setzt das Vorhandensein einer bundesweiten Kommunikationsplattform voraus sowie adäquate Dokumentation und ein Managementsystem zur Verteilung der benötigten Daten an berechtigte Nutzer. Diese Kommunikationsplattform mit darauf installierten Diensten wird nachfolgend "Gesundheitsplattform" genannt. Es gibt weder technische noch grundsätzliche juristische Hindernisse, bundesweit eine "Gesundheitsplattform" zu errichten. Diese scheint auch unter ökonomischen Aspekten sinnvoll. Die erforderliche Infrastruktur ist derzeit jedoch nicht existent und kann auch im Rahmen von regional begrenzten Pilotprojekten, wie sie bisher in großer Zahl durchgeführt wurden, nicht aufgebaut werden. Bisher fehlt eine Initiative, die bundesweite "Gesundheitsplattform" einschließlich der Basis-Infrastruktur zu errichten. Diese Initiative kann nur durch die Organe der Selbstverwaltung, gegebenenfalls unterstützt durch die Politik, gemeinsam ergriffen werden. Würde eine Basislösung und die erforderliche Infrastruktur erst einmal existieren, so könnten jederzeit auf diese Basis kostengünstig eine Vielzahl von sinnvollen Anwendungslösungen aufsetzen, sofern die "Gesundheitsplattform" aufwärtskompatibel und erweiterbar geplant wurde. Unbedingt zu vermeiden ist jedoch die dauerhafte Koexistenz von telematischen und papiergebundenen Lösungen. Ein direkter Übergang von einer relativ unstrukturierten papiergeführten Dokumentation auf eine stringente elektronische ist aber mit hoher Sicherheit zum Scheitern verurteilt. Zukunftsperspektiven (Kapitel 7) Das Szenario des Aufbaus einer "Gesundheitsplattform" wird in drei Stufen entwickelt. Die erste Stufe würde die notwendigen Bausteine einer Basis-Infrastruktur bereitstellen. Die Finanzierung des Aufbaus dieser ersten Stufe durch die Kostenträger scheint gerechtfertigt, weil diese einen unmittelbaren betriebswirtschaftlichen Nutzen bei kurzfristiger Amortisation realisieren könnten, wenn eine geeignete Anwendung darauf installiert wird. Entscheidend ist, daß diese Basislösung bereits möglichst viele Teilnehmer des Gesundheitssystems einbezieht. Als eine erste Anwendung wurde die Realisierung der Netzvariante des Elektronischen Rezepts definiert. Diese würde Patienten, Ärzte, Apotheker sowie die Selbstverwaltung flächendeckend einbeziehen. Wesentlich ist, daß die technische und organisatorische Umsetzung derart gestaltet wird, daß sie weitere sinnvolle Anwendungen zuläßt, und nicht ausschließlich auf die Arzneimittelverschreibung ausgelegt wird. Würde diese Lösung um die Möglichkeit der Elektronischen Arztbriefschreibung ergänzt, so würde die Akzeptanz bei den Ärzten für dieses System hergestellt. In einer zweiten Stufe würde die "Gesundheitsplattform" um Dienste erweitert, die Patienten und Ärzte informieren, die medizinische und verwaltungstechnische Arbeit erleichtern und die Qualität der Versorgung verbessern würden. Für die Gesundheitspolitik und -verwaltung entstünden Grundlagen zur Planung und zur Entscheidung für eine bedarfsgerechte, wirtschaftliche und dabei hochqualitative Versorgung. Auf die in den ersten Stufen aufgebaute Infrastruktur können in Stufe 3 weiterreichende medizinische Anwendungen aufgesetzt und die sonstigen Leistungserbringer einbezogen werden. Parallel müssen terminologische und dokumentarische Standards implementiert werden. Die Zusatzinvestitionen zur ersten Stufe wären vergleichsweise gering. Handlungsbedarf (Kapitel 8) Der Handlungsbedarf zur Umsetzung des beschriebenen Stufenkonzepts bezüglich Forschung und Technologieentwicklung, Standardisierung, Organisation, Finanzierung und Gesetzgebung wird abgeleitet und die Verantwortlichkeiten zugeordnet. C. Fazit der Bestandsaufnahme
Die medizinische Versorgung kann in ihrer Qualität und Reichweite verbessert und gleichzeitig wirtschaftlicher gestaltet werden durch die Zusammenführung aller behandlungsrelevanter Patienteninformationen zum Zeitpunkt der Behandlung am Ort der Behandlung. Dazu ist die Einführung einer Gesundheitsplattform erforderlich, die jederzeit eine virtuelle aktuelle integrierte elektronische Patientenakte ermöglicht sowie eines Managementsystems zur Bereitstellung der Akten an berechtigte Nutzer. Leitlinien- und Informationssammlungen sowie wissensbasierte Systeme können für die medizinische Versorgung fallspezifisch Informationen für Patienten, Leistungserbringer und Experten zur Verfügung stellen. Werden anonymisierte Informationen aus der Gesamtheit der Patientenakten aller Versicherten um systembeschreibende Daten ergänzt, so werden Planungen und Entscheidungen im Gesundheitswesen auf der Basis aktueller, realer, krankheitsbezogener Daten ermöglicht. Diese Optimierungen können erreicht werden
Das Ergebnis wäre ein Informations- und Kommunikationssystem zur effizienten Bearbeitung zentraler Aufgaben des Gesundheitswesens (Abb. 2). Dieses "Gesundheitsplattform" bezeichnete System stellt einen wesentlichen Strukturbeitrag für das Gesundheitswesen dar und schafft die Voraussetzung für "evidenzgestützte Medizin" 1. Die rechtlichen Rahmenbedingungen dafür müßten durch die Organe der Selbstverwaltung gemeinsam entwickelt werden. In Pilotprojekten wurden wertvolle Erfahrungen zu Einzelaspekten der Telematik im Gesundheitswesen gesammelt. Allerdings konnten diese Erfahrungen aus den oben genannten Gründen bisher nicht zu einer bundesweiten Anwendung oder gar einer "Gesundheitsplattform" zusammengefügt werden. Daher ist es nicht sinnvoll, weitere Pilotprojekte zu starten, die nur Teilaspekte betrachten, ohne eine ganzheitliche Maßnahme zu initiieren, die geeignet wäre, die erforderliche Infrastruktur aufzubauen. Diese ist ihrerseits wiederum Voraussetzung, um erfolgreiche Teillösungen aus Einzelprojekten überregional wirksam werden zu lassen.
D. Empfehlungen Mehrjährige nationale und europäische Förderung der Telemedizin hat die Entwicklung der benötigten Technologie bewirkt, aber nicht zum Aufbau der erforderlichen Infrastruktur und zur Entstehung eines Marktes für telemedizinische Produkte und Dienste geführt. Die Nachfrage der potentiellen Nutzer (u. a. Ärzte, Krankenhäuser, Apotheken, Patienten) kann sich - trotz des vorhandenen Bedarfs - im "administrierten Markt Gesundheitswesen" nicht entwickeln. Kommunikationsabläufe im Gesundheitswesen sind durch konventionelle Verfahren vorgeschrieben (z.B. papiergebundene Rezepte, Archivierung), die weder durch die Industrie, die geeignete Produkte anbietet, noch durch einen Kostenträger oder den einzelnen Arzt oder Apotheker geändert werden können. Die bisherige Erfahrung hat gezeigt, daß die Förderung des Aufbaus einer "Gesundheitsplattform" mit der zugehörigen Infrastruktur sowie die Schaffung geeigneter Rahmenbedingungen eine zwingend notwendige Voraussetzung für die volkswirtschaftlich sinnvolle Anwendung moderner Informations- und Kommunikationstechnik im deutschen Gesundheitswesen ist. Erst auf einer derartigen Plattform können einzelne Telemedizinanwendungen implementiert werden. Die Erfahrung hat auch gezeigt, daß Einzellösungen, die nicht zwischen allen Beteiligten abgestimmt sind, sich letztlich als inkompatibel und nicht umsetzbar erweisen.
Die "Gesundheitsplattform", wie zuvor beschrieben, bietet Nutzen für alle Beteiligten des Gesundheitssystems, da sie Versorgungsqualität und Wirtschaftlichkeit fördert. Sie bietet damit auch allen Organen der Selbstverwaltung die Möglichkeit, ihrem Auftrag noch effektiver und effizienter nachzukommen. Daher sollte eine gemeinsame Aktionsgruppe der Organe der Selbstverwaltung, gegebenenfalls durch die zuständigen Ressorts der Bundesregierung unterstützt, in einem Konsensusprozeß eine Strategie und einen Aktionsrahmen für den Einsatz von Telematik festlegen und den Aufbau dafür erforderlicher organisatorischer Strukturen beschließen. Die Dringlichkeit ist deshalb geboten, da die Entwicklung nicht aufzuhalten ist und die Gefahr besteht, daß unabgestimmt mehrere teure Lösungen implementiert werden, die anschließend nicht mehr kompatibilisierbar sind.
Der Aufbau der Infrastruktur für die "Gesundheitsplattform" wird Investitionen in beträchtlicher Höhe erforderlich machen. Daher müssen Anwendungslösungen identifiziert und spezifiziert werden, die von der Existenz der "Gesundheitsplattform" profitieren und, über Einsparung von Verwaltungskosten, kurzfristige Amortisation der Investitionen ermöglichen. Für den Aufbau der Basis-Infrastruktur sollte die ausgewählte Anwendung, die möglichst medizinischer als auch verwaltungstechnischer Art sein sollte, bereits viele Beteiligte im Gesundheitssystem einschließen, damit ein hoher Vernetzungsgrad erreicht wird. Die Basis-Infrastruktur sollte so gestaltet werden, daß weitere medizinische Anwendungen ohne große zusätzliche Investitionen darauf aufsetzen können.
Als eine geeignete Anwendung zur Schaffung einer Basislösung für die "Gesundheits-plattform" erscheint die Realisierung des "Elektronischen Rezepts", da dies eine der häufigsten Interaktionen innerhalb des Gesundheitssystems darstellt und immer vier Parteien involviert: Patient, niedergelassenen Arzt, Apotheker und Kostenträger. Das "Elektronische Rezept" sollte jedoch nicht ausschließlich zur Optimierung der verwaltungstechnischen Belange der Verordnung führen, sondern gleichzeitig medizinische Qualität und Wirtschaftlichkeit steigern. Basierend auf einer elektronischen Dokumentation von Diagnose, Befunden und Therapieempfehlungen sollen Rezeptvorschläge automatisch generiert werden durch Einbeziehung von Gesundheitsinformationssystemen zum Abgleich von Risiken und Verträglichkeiten sowie von Preisoptimierungssystemen. Elektronische Dokumentation würde auch die "Elektronische Arztbriefschreibung" unterstützen und durch Arbeitserleichterung die Bereitschaft der Ärzte stärken, adäquat zu dokumentieren und in die benötigte EDV zu investieren. Mit der Einführung des "Elektronischen Rezepts" würden alle Komponenten einer "Gesundheitsplattform" (Intranet, Verschlüsselung, Zertifizierungsstellen, Kommunikationsserver, Kommunikationsschnittstellen und die Hard- und Software in Arztpraxen und Apotheken) geschaffen. Dabei können vorhandene Netze, Kommunikationsschnittstellen, bereits implementierte Arzneimittelinformationssysteme, Rechenzentren als Kommunikationsserver sowie existierende Computerausstattung genutzt werden. Ein wesentlicher Vorteil der Wahl der Netzlösung des "Elektronischen Rezepts" liegt darin, daß die Umsetzung dieser Variante keiner Gesetzesänderung bedarf, sondern durch die Organe der Selbstverwaltung zu regeln wäre. Um die Vorteile der Basislösung weiteren sinnvollen Anwendungen zu eröffnen, muß verhindert werden, daß die Lösung ausschließlich auf die Anforderungen der Arzneimittelverordnung ausgelegt wird, wie dies bei einer Apothekenkartenlösung der Fall wäre. Vielmehr muß sie erweiterbar konzipiert werden, so daß die Entstehung der virtuellen integrierten elektronischen Patientenakte unterstützt wird. Erst diese führt letztlich zur Optimierung der Versorgung, zu höherer Wirtschaftlichkeit und ermöglicht die Steuerung des Gesundheitswesens. Die Umsetzung sollte regional versetzt erfolgen, um die Logistik zu organisieren. Die Kostenträger sollten Investitionskosten für Infrastruktur und Technik tragen, da sie aus dieser Lösung unmittelbar betriebswirtschaftliche Vorteile ableiten können. Die Forschungs- und Innovationsaspekte müssen von den unmittelbar Handelnden unabhängig sein und sollten nach BMBF-Kriterien bearbeitet werden.
Wegen der überragenden Bedeutung des Vorhabens für die Zukunft der Telematik in der Bundesrepublik, sollte das BMBF die begleitende Forschung zur Einführung der "Gesundheitsplattform" koordinieren. Diese beinhaltet neben der Evaluierung des konkreten Vorhabens ("Elektronisches Rezept") die Untersuchung von Gesichtspunkten, die für die Entwicklung der Telematik von grundsätzlicher Bedeutung sind. Die Begleitforschung muß zeitnah den Anpassungsbedarf erkennen, beschreiben, Problemlösungen vorschlagen sowie Zukunftsentwicklungen definieren und erweiterte Lösungen modellieren. Die Erkenntnisse der Begleitforschung müssen unmittelbar in die Arbeit der Planungsgruppe der Selbstverwaltung einfließen. Die empfohlene erste Stufe der "Gesundheitsplattform" wird die Infrastruktur aufbauen, aber noch nicht alle Teilnehmer des Gesundheitssystems vernetzen. In den Folgestufen sollte die komplette Vernetzung aller Beteiligten erfolgen und Dienste implementiert werden, die weitere Qualitätssicherungsmaßnahmen umsetzen und die Versorgungsabläufe optimieren.
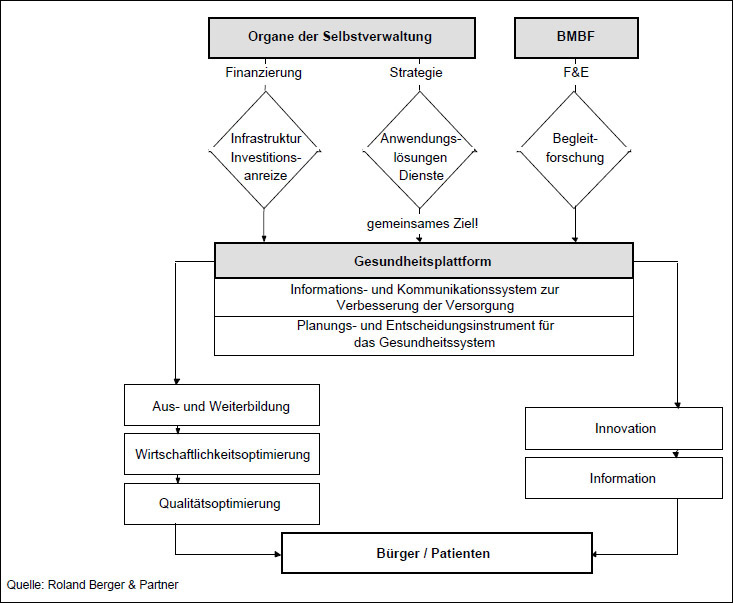
Die Finanzierung der zusätzlichen Investitionen sollte in dieser Stufe in der Zuständigkeit der Leistungserbringer liegen; durch geeignete Vergütungsrichtlinien sollte volkswirtschaftlich sinnvolles Verhalten der Beteiligten belohnt werden. Durch Erhöhung der Einnahmen einerseits und Senkung der Betriebskosten andererseits sollte die kurzfristige Amortisation der Investitionskosten gefördert werden. Synergieeffekte Alle Beteiligten gewinnen durch die Realisierung der "Gesundheitsplattform". Den Kostenträgern, Leistungserbringern und der Selbstverwaltung entstehen durch dieses Instrument die Vorteile des Effizienzgewinns und der Kostensenkung, der Gesellschaft die Vorteile der Optimierung von Versorgungsqualität- und Wirtschaftlichkeit des Gesundheitssystems unter Nutzbarmachung zukunftsorientierter Entwicklungen und Einbeziehung der Stärken des gegenwärtigen Systems (Abb. 3). Der Informationsbedarf aller im Gesundheitssystem beteiligten Gruppen, der sich durch die jeweilige Rolle definiert, kann für folgende Zwecke durch die "Gesundheitsplattform" unterstützt werden
Datenschutz Zur weitergehenden Nutzung der im Rahmen des Gesamtszenarios zu schaffenden Infrastruktur sollten Zugangs-, Such- und Kontrollmechanismen etabliert werden, die dem Patienten das alleinige Verfügungsrecht über seine Daten geben und gleichzeitig die volle Nutzung der integrierten elektronischen Patientenakte auf der "Gesundheitsplattform" ermöglichen. Die genannten Mechanismen könnten auf einer multifunktionalen Patientenkarte (Super Smart Card) implementiert werden, die neben den Sicherheitsfunktionen Speicheradressen von Patientendaten enthalten sollte (Pointercard). Eine derartige Chipkarte würde das Auffinden von behandlungsrelevanten Patientendaten in einem vernetzten System erheblich erleichtern, den geschützten Zugang zu Daten gewähren und dem Patienten die alleinige Entscheidung über die Verwendung seiner Daten garantieren. Diese Karte könnte die Krankenversichertenkarte ersetzen - wozu eine Gesetzesänderung erforderlich wäre - oder als freiwillige Zusatzkarte eingeführt werden. 1 Prozeß einer strengen Evaluation der Wirksamkeit von Interventionen der Gesundheitsversorgung, Verbreitung der Evaluationsergebnisse und Nutzung dieser Erkenntnisse, um die klinische Praxis zu beeinflussen. Bundesministerium für Bildung und Forschung, 1999 |