Demenz - Demenzdiagnose - Demenztest
-
WernerSchell
- Administrator
- Beiträge: 4867
- Registriert: 06.02.2021, 16:16
Eigenvorsorge auch mit Blick auf Demenz ...
In den sozialen Medien gepostet:
Aktuelle Studienergebnisse weisen darauf hin, dass man in der Anfangsphase einer Alzheimer-Erkrankung mit Amyloid-Antikörpern Erfolge erzielen kann. Darüber berichtete "DocFischer" in der Sendung am 15.05.2023 (Beitrag rd. 20 Min. - abrufbar bis 14.05.2028 unter > https://www.ardmediathek.de/video/doc-f ... zE4NTc2NDM ). Fakt ist aber, dass die therapeutischen Möglichkeiten bei einer Demenzerkrankung eher bescheiden sind und, wenn überhaupt, nur eine eingeschränkte Verzögerung der Krankheitssymptome bieten können. Von hier wird daher seit Jahren empfohlen, einer Demenzerkrankung (und gleichzeitig auch anderen Erkrankungen) durch eine gesunde Lebensführung vorzubeugen. Zahlreiche Studien belegen diese Wirkmechanismen. Insoweit gibt es Informationen unter > https://www.wernerschell.de/forum/2/vie ... p?f=5&t=78 Dazu habe ich auch in einem Statement beim Neusser Seniorentag am 11.05.2023 berichtet. Leider wird in unserem Gesundheitssystem der Eigenvorsorge durch Prävention zu wenig Bedeutung beigemessen. Dies ist eigentlich unverständlich, weil in § 1 SGB V die Verantwortung der Versicherten für eine Eigenvorsorge ausdrücklich allen nachfolgenden Leistungsansprüchen voran gestellt wurde.
Aktuelle Studienergebnisse weisen darauf hin, dass man in der Anfangsphase einer Alzheimer-Erkrankung mit Amyloid-Antikörpern Erfolge erzielen kann. Darüber berichtete "DocFischer" in der Sendung am 15.05.2023 (Beitrag rd. 20 Min. - abrufbar bis 14.05.2028 unter > https://www.ardmediathek.de/video/doc-f ... zE4NTc2NDM ). Fakt ist aber, dass die therapeutischen Möglichkeiten bei einer Demenzerkrankung eher bescheiden sind und, wenn überhaupt, nur eine eingeschränkte Verzögerung der Krankheitssymptome bieten können. Von hier wird daher seit Jahren empfohlen, einer Demenzerkrankung (und gleichzeitig auch anderen Erkrankungen) durch eine gesunde Lebensführung vorzubeugen. Zahlreiche Studien belegen diese Wirkmechanismen. Insoweit gibt es Informationen unter > https://www.wernerschell.de/forum/2/vie ... p?f=5&t=78 Dazu habe ich auch in einem Statement beim Neusser Seniorentag am 11.05.2023 berichtet. Leider wird in unserem Gesundheitssystem der Eigenvorsorge durch Prävention zu wenig Bedeutung beigemessen. Dies ist eigentlich unverständlich, weil in § 1 SGB V die Verantwortung der Versicherten für eine Eigenvorsorge ausdrücklich allen nachfolgenden Leistungsansprüchen voran gestellt wurde.
-
WernerSchell
- Administrator
- Beiträge: 4867
- Registriert: 06.02.2021, 16:16
Schlecht isolierte Nervenzellen fördern Alzheimer im Alter
Schlecht isolierte Nervenzellen fördern Alzheimer im Alter
Die Alzheimer’sche Krankeit ist eine irreversible Form der Demenz und gilt als weltweit häufigste neurodegenerative Erkrankung. Der wichtigste Risikofaktor für diese Krankheit ist das Alter, allerdings ist noch unklar, warum. Bekannt ist, dass die Isolierschicht um Nervenzellen im Gehirn, Myelin genannt, im Alter degeneriert. Forschende am Göttinger Max-Planck-Institut (MPI) für Multidisziplinäre Naturwissenschaften konnten nun zeigen, dass defektes Myelin krankheitsbedingte Veränderungen bei Alzheimer aktiv fördert. Ein Verlangsamen der altersabhängigen Myelin-Schädigung könnte zukünftig neue Wege eröffnen, die Alzheimer-Krankheit zu verhindern oder ihr Fortschreiten hinauszuzögern.
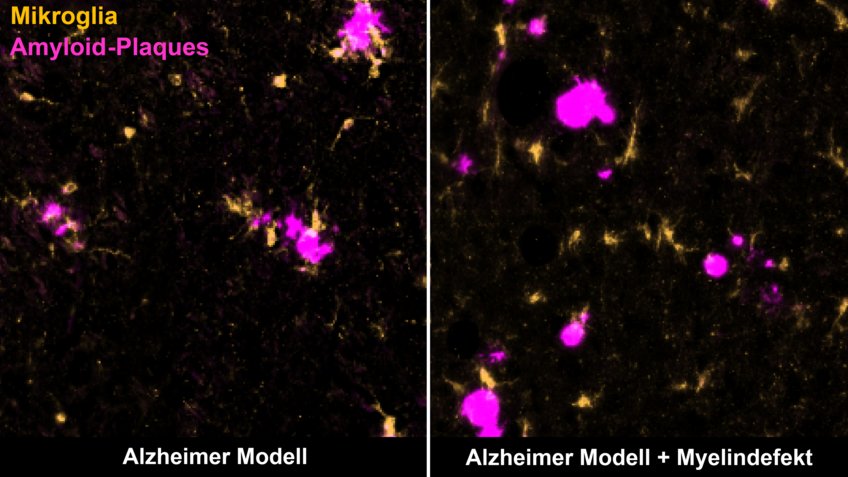
Bestimmte Immunzellen, die Mikroglia (gelb), beseitigen Amyloid-Plaques (magenta) im Gehirn einer Alzheimer-Maus (links).
Degenerierendes Myelin lenkt sie davon ab (rechts).
Was wollte ich gerade machen? Wo habe ich den Schlüssel hingelegt? Wann war nochmal der Termin? Es beginnt mit leichten Gedächtnislücken, dann folgen zunehmende Probleme, sich zu orientieren, Gesprächen zu folgen, sich auszudrücken, einfache Handgriffe zu tätigen. In der letzten Phase sind Betroffene meist pflegebedürftig. Die Alzheimer-Krankheit verläuft schleichend und betrifft vor allem ältere Menschen. Das Risiko, an Alzheimer zu erkranken, verdoppelt sich ab dem 65. Lebensjahr alle fünf Jahre.
Alterserscheinungen im Gehirn
„Die grundlegenden Mechanismen für den Zusammenhang zwischen Alter und Alzheimer sind noch nicht aufgeklärt“, erklärt Klaus-Armin Nave, Direktor am MPI für Multidisziplinäre Naturwissenschaften. Mit seiner Abteilung Neurogenetik erforscht er die Funktion des Myelins, der fettreichen Isolierschicht der im Gehirn verlaufenden Nervenfasern von Nervenzellen. Myelin sorgt für die schnelle Kommunikation zwischen Nervenzellen und unterstützt deren Stoffwechsel. „Intaktes Myelin ist entscheidend für eine normale Gehirnfunktion. Wir konnten zeigen, dass altersbedingte Veränderungen des Myelins pathologische Veränderungen der Alzheimer’schen Krankheit fördern“, so der Max-Planck-Forscher.
In einer neuen Studie, die jetzt im Wissenschaftsmagazin Nature veröffentlicht wurde, gingen die Forschenden der möglichen Rolle des altersbedingten Myelin-Abbaus bei der Entstehung von Alzheimer auf den Grund. Im Fokus ihrer Arbeit lag ein typisches Merkmal der Demenzerkrankung: „Kennzeichnend für Alzheimer sind die Ablagerungen bestimmter Proteine im Gehirn, die sogenannten Amyloid-Beta-Peptide oder kurz Aꞵ-Peptide“, erklärt Constanze Depp, eine der beiden Erstautorinnen der Studie. „Die Aꞵ-Peptide verklumpen miteinander zu Amyloid-Plaques. Bei Betroffenen bilden sich diese Plaques bereits viele Jahre und sogar Jahrzehnte, bevor erste Alzheimer-Symptome auftreten.“ Im Verlauf der Erkrankung sterben Nervenzellen schließlich irreversibel ab und die Informationsübertragung im Gehirn wird gestört.
Mithilfe bildgebender sowie biochemischer Verfahren untersuchten und verglichen die Forschenden verschiedene Mausmodelle der Alzheimer-Krankheit, in denen ähnlich wie bei Alzheimer-Patient*innen Amyloid-Plaques auftreten. Erstmals untersuchten sie aber Alzheimer-Mäuse, die zusätzlich Myelin-Defekte aufwiesen, wie sie auch bei fortgeschrittenem Alter im menschlichen Gehirn auftreten.
Ting Sun, die zweite Erstautorin der Studie, beschreibt die Ergebnisse: „Wir haben gesehen, dass der Myelin-Abbau die Ablagerung von Amyloid-Plaques im Gehirn von Alzheimer-Mausmodellen beschleunigt. Das defekte Myelin belastet die Nervenfasern, sodass sie anschwellen und mehr Aꞵ-Peptide bilden.“
Überforderte Immunzellen
Gleichzeitig erregen die Myelin-Defekte die Aufmerksamkeit von Immunzellen des Gehirns, den Mikroglia. „Diese Zellen sind sehr wachsam und kontrollieren das Gehirn auf jedes Anzeichen einer Beeinträchtigung. Sie können Stoffe, wie zum Beispiel tote Zellen oder Zellbestandteile, aufnehmen und zerstören“, so Depp. Normalerweise erkennen und beseitigen die Mikroglia Amyloid-Plaques und halten so die Ablagerungen in Schach. Werden die Mikroglia jedoch sowohl mit defektem Myelin als auch mit Amyloid-Plaques konfrontiert, entfernen sie in erster Linie die Myelin-Reste, während sich die Plaques weiter ansammeln können. Die Forschenden vermuten, dass die Mikroglia durch die Myelinschäden ‚abgelenkt‘ oder überfordert sind, und so nicht richtig auf Plaques reagieren können.
Die Ergebnisse der Studie zeigen erstmals, dass defektes Myelin im alternden Gehirn das Risiko erhöht, dass sich Aꞵ-Peptide ablagern. „Wir hoffen damit auch zu neuen Therapien zu kommen. Gelänge es, altersabhängige Myelin-Schädigungen zu bremsen, könnte dies auch die Alzheimer-Krankheit verhindern oder verlangsamen“, erklärt Nave.
Wissenschaftliche Ansprechpartner:
Prof. Dr. Klaus-Armin Nave
Abteilung Neurogenetik
Max-Planck-Institut für Multidisziplinäre Naturwissenschaften, Göttingen
Tel: +49 551 201-31760
E-mail: nave@mpinat.mpg.de
Originalpublikation:
Depp, C., Sun, T., Sasmita, A. O., Spieth, L., Berghoff, S. A., Steixner-Kumar, A. A., ... & Nave, K. A.: Myelin dysfunction drives amyloid-β deposition in models of Alzheimer’s disease. Nature (2023).
https://doi.org/10.1038/s41586-023-06120-6
Weitere Informationen:
https://www.mpinat.mpg.de/4464043/pr_2308 – Original-Pressemitteilung
https://www.mpinat.mpg.de/de/nave – Webseite der Abteilung Neurogenetik, Max-Planck-Institut für Multidisziplinäre Naturwissenschaften, Göttingen
Quelle: Pressemitteilung vom 02.06.2023
Dr. Carmen Rotte Kommunikation & Medien
Max-Planck-Institut für Multidisziplinäre Naturwissenschaften
https://idw-online.de/de/news815449
-
WernerSchell
- Administrator
- Beiträge: 4867
- Registriert: 06.02.2021, 16:16
Studie: Darmbakterien könnten Alzheimerrisiko anzeigen
Deutsches Ärzteblatt vom 15.06.2023
Studie: Darmbakterien könnten Alzheimerrisiko anzeigen
St. Louis/Missouri – Veränderungen der Darmflora, die in früheren Studien bei Patienten mit symptomatischem Morbus Alzheimer gefunden wurden, sind einer Studie in Science Translational Medicine zufolge bereits im Vorstadium der Erkrankung vorhanden (2023; DOI: 10.1126/scitranslmed.abo2984). Dies könnte die Möglichkeit eines Stuhltests zum Screening von gesunden Menschen eröffnen. Im günstigsten Fall könnte der Verlauf der Erkrankung durch Medikamente beeinflusst werden, die die Dysbiose korrigieren.
Viele Patienten mit neurodegenerativen Erkrankungen wie Morbus Parkinson oder Morbus Alzheimer leiden unter gastrointestinalen Beschwerden, die mit einer Störung des Mikrobioms im Darm einhergehen. Dies hat zu der bisher unbewiesenen Hypothese einer Darm-Hirn-Achse geführt. Danach sollen die Veränderungen im Darm die degenerativen Hirnerkrankungen beeinflussen können. Ein Team um Gautam Dantas von der Washington University School of Medicine in St. Louis/Missouri hält es sogar für möglich, dass die degenerativen Erkrankungen ihren Ursprung im Darm haben.
Nach einer neuro-immunologischen Hypothese würden die Darmbakterien Abwehrzellen aus dem Darm veranlassen, in das Gehirn zu wandern und dort die Ablagerung von Beta-Amyloiden oder Alpha-Synuclein zu fördern, die das pathologische Substrat von Morbus Alzheimer beziehungsweise Morbus Parkinson sind. Eine Verbindung wäre auch über den Nervus vagus denkbar, der Beta-Amyloide oder Alpha-Synuclein ins Gehirn transportieren könnte, die dann dort als Prionen den Krankheitsprozess starten.
Diese Hypothese ist alles andere als bewiesen, doch die Ergebnisse, die die Forscher jetzt vorstellen, lassen sich in diese Richtung interpretieren. …. (weiter lesen unter) … > https://www.aerzteblatt.de/nachrichten/ ... 7ac2e8834e
Studie: Darmbakterien könnten Alzheimerrisiko anzeigen

St. Louis/Missouri – Veränderungen der Darmflora, die in früheren Studien bei Patienten mit symptomatischem Morbus Alzheimer gefunden wurden, sind einer Studie in Science Translational Medicine zufolge bereits im Vorstadium der Erkrankung vorhanden (2023; DOI: 10.1126/scitranslmed.abo2984). Dies könnte die Möglichkeit eines Stuhltests zum Screening von gesunden Menschen eröffnen. Im günstigsten Fall könnte der Verlauf der Erkrankung durch Medikamente beeinflusst werden, die die Dysbiose korrigieren.
Viele Patienten mit neurodegenerativen Erkrankungen wie Morbus Parkinson oder Morbus Alzheimer leiden unter gastrointestinalen Beschwerden, die mit einer Störung des Mikrobioms im Darm einhergehen. Dies hat zu der bisher unbewiesenen Hypothese einer Darm-Hirn-Achse geführt. Danach sollen die Veränderungen im Darm die degenerativen Hirnerkrankungen beeinflussen können. Ein Team um Gautam Dantas von der Washington University School of Medicine in St. Louis/Missouri hält es sogar für möglich, dass die degenerativen Erkrankungen ihren Ursprung im Darm haben.
Nach einer neuro-immunologischen Hypothese würden die Darmbakterien Abwehrzellen aus dem Darm veranlassen, in das Gehirn zu wandern und dort die Ablagerung von Beta-Amyloiden oder Alpha-Synuclein zu fördern, die das pathologische Substrat von Morbus Alzheimer beziehungsweise Morbus Parkinson sind. Eine Verbindung wäre auch über den Nervus vagus denkbar, der Beta-Amyloide oder Alpha-Synuclein ins Gehirn transportieren könnte, die dann dort als Prionen den Krankheitsprozess starten.
Diese Hypothese ist alles andere als bewiesen, doch die Ergebnisse, die die Forscher jetzt vorstellen, lassen sich in diese Richtung interpretieren. …. (weiter lesen unter) … > https://www.aerzteblatt.de/nachrichten/ ... 7ac2e8834e
-
WernerSchell
- Administrator
- Beiträge: 4867
- Registriert: 06.02.2021, 16:16
Soziale Isolation lässt Gehirn schneller altern
Soziale Isolation lässt Gehirn schneller altern
Soziale Isolation wirkt sich mit großer Wahrscheinlichkeit negativ auf die Leistung des Gehirns aus. Bei Menschen, die wenig soziale Kontakte haben und älter als 50 Jahre sind, nimmt die Struktur der grauen Hirnsubstanz im Zeitverlauf stärker ab als bei Personen, die weniger isoliert sind. Zudem wird die kognitive Leistungsfähigkeit schwächer. Zu diesen Ergebnissen kommt eine Studie der Universitätsmedizin Leipzig in Zusammenarbeit mit dem Max-Planck-Institut für Kognitions- und Neurowissenschaften. Die Daten wurden im Fachjournal "eLife" publiziert.

Die graue Substanz steuert alle Hirnfunktionen sowie sämtliche Funktionen des Zentralnervensystems. In ihrer aktuellen Studie haben die Leipziger Wissenschaftler:innen gezeigt, dass bei Menschen älter als 50 Jahre und mit wenig sozialen Kontakten eine beschleunigte Abnahme dieser Substanz im Hippocampus und der Hirnrinde stattfindet. Die Längsschnittdaten von 1900 Teilnehmer:innen des Forschungsprojekts legen außerdem nahe, dass Menschen, die ihr soziales Netz bewahren oder ausbauen, ihre Gehirnstruktur und Denkleistung besser erhalten, als solche, die sozial isoliert leben.
„Das Auffinden dieser Effekte bei gesunden Menschen legt einen kausalen Zusammenhang zwischen sozialer Isolation und einer schnelleren Abnahme der kognitiven Leistungsfähigkeiten nahe. Darüber hinaus konnten wir Hinweise finden, dass diese vom Lebensstil abhängige Veränderung des Gehirns schon ab dem Alter von 50 Jahren von Bedeutung ist. Deshalb sollten Präventionsmaßnahmen gegen den kognitiven Abbau bereits sehr früh starten“, sagt PD Dr. Veronica Witte, Letztautorin der Publikation und Wissenschaftlerin der Universitätsmedizin Leipzig sowie am Max-Planck-Institut für Kognitions- und Neurowissenschaften.
Die soziale Isolation wurde bei den Teilnehmer:innen der Studie mit standardisierten Fragebögen erfasst. Sie durchliefen eine mehrtägige umfangreiche Testung, in der ihre medizinische Biografie und der aktuelle Gesundheitsstatus untersucht wurden. Mit einer Kombination kognitiver Tests wurde die Leistung der Proband:innen in Bezug auf Gedächtnis, Aufmerksamkeit und mentale Flexibilität ermittelt. Hochauflösende 3-Tesla-MRT-Bilder und computergestützte Auswerteroutinen erfassten die Gehirnstruktur.
„Die Ergebnisse untermauern die Relevanz sozialer Isolation für Demenz, eine schwere Erkrankung an der weltweit viele Millionen Menschen leiden. Die Studie bietet wichtige Informationen für den Erhalt der Gesundheit der Bevölkerung und das individuelle Wohl der Menschen. Darüber hinaus können wir durch unsere Erkenntnisse auf die Bedeutung hinweisen, soziale Isolation effektiv zu bekämpfen und präventiv gegen Demenz vorzugehen“, sagt die Wissenschaftlerin PD Dr. Witte. Dank der großen Stichproben und wiederholten Testungen in der Leipziger Bevölkerungsstudie LIFE der Universität Leipzig konnte der Zusammenhang von sozialer Isolation, Gehirnstruktur und kognitiven Funktionen in besonders hoher Qualität untersucht werden.
Demenz ist eines der großen Forschungsgebiete an der Tagesklinik für Kognitive Neurologie am Universitätsklinikum Leipzig in Kooperation mit dem MPI für Kognitions- und Neurowissenschaften und dem Institut für Sozialmedizin, Arbeitsmedizin und Public Health (ISAP) der Medizinischen Fakultät. Die Wissenschaftler:innen wollen die Natur des Zusammenhangs von sozialer Isolation und kognitiver Gesundheit künftig weiter unter die Lupe nehmen, um über ein besseres Verständnis der zugrundeliegenden Mechanismen neue Strategien für die Prävention und Therapie dementieller Erkrankungen zu entwickeln. Dabei scheinen gesellschaftliche Werte wie Gemeinschaft und Solidarität ein Hebel zu sein, soziale Isolation zu vermindern und so kognitives Altern möglicherweise zu verlangsamen.
Die Studie wurde mit Geldern der Deutschen Forschungsgemeinschaft (DFG), der Europäischen Union und des Freistaats Sachsen finanziert.
Wissenschaftliche Ansprechpartner:
PD Dr. Veronica Witte
Tel.: 0341/99402426
Mail: veronica.witte@medizin.uni-leipzig.de
Laurenz Lammer
lammer@cbs.mpg.de
Originalpublikation:
Originalpublikation in "eLife": Impact of social isolation on grey matter structure and cognitive functions: A population-based longitudinal neuroimaging study. DOI: https://doi.org/10.7554/eLife.83660.
Quelle: Pressemitteilung vom 20.06.2023
Medizinische Fakultät Anne Grimm Stabsstelle Universitätskommunikation / Medienredaktion
Universität Leipzig
https://idw-online.de/de/news816384
+++
Siehe auch auch den Bericht im Deutschen Ärzteblatt vom 12.07.2023:
Gehirn altert bei sozialer Isolation schneller
Leipzig – Bei Menschen über 50 Jahre, die wenig soziale Kontakte haben, nimmt die Struktur der grauen Hirnsubstanz stärker ab als bei Personen, die weniger isoliert sind. Zudem sinkt die kognitive Leistungsfähigkeit. Das berichtet eine Arbeitsgruppe der Universitätsmedizin Leipzig und dem Max-Planck-Institut für Kognitions- und Neurowissenschaften im Fachmagazin eLife (2023; DOI: 10.7554/eLife.83660).
Das Team schloss 1.992 kognitiv gesunde Teilnehmer zwischen 50 und 82 Jahren in die Studie ein, 921 von ihnen Frauen. Die Forscher konnten nach sechs Jahren die Daten von 1.409 Teilnehmer erfassen.
Mittels standardisierter Fragebögen erfassten sie die soziale Situation der Teilnehmer. Diese durchliefen eine mehrtägige Testung, in der ihre medizinische Biografie und der aktuelle Gesundheitsstatus untersucht wurden.
... (weiter lesen unter) ... > https://www.aerzteblatt.de/nachrichten/ ... 7ac2e8834e
-
WernerSchell
- Administrator
- Beiträge: 4867
- Registriert: 06.02.2021, 16:16
Morbus Alzheimer: FDA lässt Antikörper Lecanemab endgültig zu
Deutsches Ärzteblatt vom 07.07.2023:
Morbus Alzheimer: FDA lässt Antikörper Lecanemab endgültig zu
Silver Spring/Maryland – Die US-Arzneimittelbehörde FDA hat den Antikörper Lecanemab, der Beta-Amyloide aus dem Gehirn entfernt, als Leqembi zur Behandlung des Morbus Alzheimer endgültig zugelassen. Eine bedingte Zulassung war bereits im Januar erfolgt.
Die Grundlage bilden die Ergebnisse der Studie Clarity AD, in der Infusionen von Lecanemab im Abstand von 2 Wochen das Fortschreiten der Demenz verlangsamt, aber nicht aufgehalten haben.
Die US-Fachinformation enthält einen umrahmten Warnhinweis zu möglichen schweren intrazerebralen Blutungen, die vor allem bei Patienten drohen, die homozygot auf das Merkmal ApoE E4 sind. Die Verordnung ist an die Teilnahme an einem Patientenregister gebunden.
Lecanemab gehört zu einer Reihe von monoklonalen Antikörpern, die im Gehirn an Beta-Amyloiden binden und deren Beseitigung durch das Immunsystem veranlassen. Lecanemab ist hier besonders effektiv. In der Phase-2b-Studie wurde die mit der PET darstellbare Beta-Amyloid-Menge um bis zu 93 % gesenkt.
Dies mag erklären, warum Lecanemab der erste Antikörper ist, der in klinischen Studien den Verlauf der Erkrankung günstig beeinflusst hat. Für den Antikörper Aducanumab, der in den USA im Juni 2021 als Aduhelm zugelassen wurde, waren die Ergebnisse nicht eindeutig.
... (weiter lesen unter) ... > https://www.aerzteblatt.de/nachrichten/ ... 7ac2e8834e
Morbus Alzheimer: FDA lässt Antikörper Lecanemab endgültig zu
Silver Spring/Maryland – Die US-Arzneimittelbehörde FDA hat den Antikörper Lecanemab, der Beta-Amyloide aus dem Gehirn entfernt, als Leqembi zur Behandlung des Morbus Alzheimer endgültig zugelassen. Eine bedingte Zulassung war bereits im Januar erfolgt.
Die Grundlage bilden die Ergebnisse der Studie Clarity AD, in der Infusionen von Lecanemab im Abstand von 2 Wochen das Fortschreiten der Demenz verlangsamt, aber nicht aufgehalten haben.
Die US-Fachinformation enthält einen umrahmten Warnhinweis zu möglichen schweren intrazerebralen Blutungen, die vor allem bei Patienten drohen, die homozygot auf das Merkmal ApoE E4 sind. Die Verordnung ist an die Teilnahme an einem Patientenregister gebunden.
Lecanemab gehört zu einer Reihe von monoklonalen Antikörpern, die im Gehirn an Beta-Amyloiden binden und deren Beseitigung durch das Immunsystem veranlassen. Lecanemab ist hier besonders effektiv. In der Phase-2b-Studie wurde die mit der PET darstellbare Beta-Amyloid-Menge um bis zu 93 % gesenkt.
Dies mag erklären, warum Lecanemab der erste Antikörper ist, der in klinischen Studien den Verlauf der Erkrankung günstig beeinflusst hat. Für den Antikörper Aducanumab, der in den USA im Juni 2021 als Aduhelm zugelassen wurde, waren die Ergebnisse nicht eindeutig.
... (weiter lesen unter) ... > https://www.aerzteblatt.de/nachrichten/ ... 7ac2e8834e
-
WernerSchell
- Administrator
- Beiträge: 4867
- Registriert: 06.02.2021, 16:16
Die Kontroverse um die Alzheimer-Frühdiagnostik
Die Kontroverse um die Alzheimer-Frühdiagnostik
Elmar Gräßel
Zentrum für Medizinische Versorgungsforschung, Psychiatrische Universitätsklinik Erlangen, Friedrich-Alexander Universität Erlangen-Nürnberg
QWiG-Herbstsymposium 25./26. November 2022

... (Berichte unter) ... > https://www.sciencedirect.com/science/a ... 1723000697 und >
https://www.iqwig.de/veranstaltungen/hs ... aessel.pdf
Siehe auch die Pressemitteilung des Universitätsklinikums Leipzig vom 15.05.2023:
Demenz: Befürwortung von Frühdiagnostik rückläufig, Wissen zu Risikofaktoren ausbaufähig
Forschende der Universität Leipzig appellieren für gezielte Aufklärung der Betroffenen und Angehörigen
> https://www.uniklinikum-leipzig.de/pres ... _7683.aspx

-
WernerSchell
- Administrator
- Beiträge: 4867
- Registriert: 06.02.2021, 16:16
Neuer Therapieerfolg bei Alzheimer – dennoch bleibt die Prävention wichtig
Neuer Therapieerfolg bei Alzheimer – dennoch bleibt die Prävention wichtig
Eine gestern in JAMA publizierte Studie zeigt: Donanemab kann die Progression der Alzheimer-Erkrankung um 35 Prozent verlangsamen. Besonders gut scheint die Therapie in den sehr frühen Krankheitsstadien zu wirken, was die Frage nach einfach handhabbaren Alzheimer-Frühtests aufwirft. Doch auch die neue Therapie ist nicht nebenwirkungsfrei und darüber hinaus müsse eine gesamtgesellschaftliche Debatte über die Kosten geführt werden. Nach Ansicht der Deutschen Gesellschaft für Neurologie (DGN) bleibt die Prävention eine wichtige Säule im Kampf gegen Alzheimer: 40 Prozent der Erkrankungsfälle könnten dadurch verhindert werden.
Angesichts des demographischen Wandels ist die Demenz ein wachsendes Gesundheitsproblem in unserer Gesellschaft. In Deutschland gibt es jährlich ungefähr 244.000 Neuerkrankungen [1]. Die Demenz-Prävalenz nimmt mit dem Lebensalter zu: Bis zu 10% der über 65-Jährigen und bis zu 40% der über 80-Jährigen leiden an einer Demenz [2]. Demenzen sind chronisch-neurodegenerative Erkrankungen, die zu kognitiven Störungen, Verhaltensauffälligkeiten und anderen, beispielsweise neuropsychiatrischen Symptomen, führen. Die Mehrzahl der Betroffenen, etwa 70-80%, hat eine Alzheimer-Erkrankung (AD), die typischerweise durch spezielle neuropathologische Merkmale nachweisbar ist. Dies sind eiweißhaltige Ablagerungen (Proteinaggregate) im Gehirn, sogenannte Alzheimer-Plaques aus Beta-Amyloid sowie Alzheimer-Fibrillen (Fasern) aus Tau-Protein. Diese Ablagerungen bilden Angriffspunkte neuer Therapien, sei es mit Antikörpern oder „small molecules“. Erste Antikörper sind bereits in USA auf dem Markt und zugelassen. „Die Wirkstoffe sind wirksam, aber bisher hatten wir noch nicht das Gefühl, dass sie echte ‚Gamechanger‘ im Bereich der Alzheimertherapie sind. Der Nutzen war oft nicht so hoch wie erhofft und die Nebenwirkungen mitunter beträchtlich“, erklärt Prof. Dr. Lars Timmermann, Präsident der Deutschen Gesellschaft für Neurologie (DGN).
Nun scheint sich das Blatt zu wenden. Gestern erschien eine Phase-III-Studie zu Donanemab [3], die eine hohe Effizienz dieses Antikörpers zeigte, der sich gegen Beta-Amyloid richtet. 1.736 Patientinnen und Patienten im Alter von durchschnittlich 73 Jahren wurden randomisiert und erhielten über einen Zeitraum von 72 Wochen verblindet alle vier Wochen intravenös den Antikörper oder ein Placebo. Die Patientinnen und Patienten waren im Frühstadium der Erkrankung, sie wiesen bei Einschluss in die Studie nur leichte klinische Alzheimersymptome (milde kognitive Einschränkungen) auf sowie bildgebend Beta-Amyloid-Ablagerungen und eine Tau-Pathologie (unterteilt in Gruppen: mild/medium und hoch). Die Amyloid-Pathologie wurde mittels 18F-Florbetapir13- oder 18F-Florbetaben14-Positronenemissionstomographie (PET), die Tau-Pathologie mittels 18F-Flortaucipir-PET erfasst. Der primäre Endpunkt war der Unterschied im Ergebnis auf der „integrated Alzheimer Disease Rating Scale“ (iADRS), eine Skala, die sich besonders für die Erfassung der Progression in frühen Demenzstadien eignet [4].
Im Ergebnis zeigte sich ein signifikanter Unterschied zwischen den Gruppen: In der gesamten Studienpopulation hatte der Wert auf der iARDS in der mit Donanemab behandelten Gruppe in Woche 76 um 10,2 abgenommen, in der Placebogruppe um 13,1 (p < 0,001). Betrachtete man nur die Patientinnen und Patienten mit geringer und mittlerer Tau-Pathologie, war der Unterschied sogar noch etwas höher: Die Abnahme auf der Skala betrug 6,02 in der Verumgruppe und 9,27 unter Placebo. Somit konnte die Progression der Erkrankung um 35,1% verlangsamt werden.
Auch verschiedene sekundäre Endpunkte bestätigten den Therapievorteil: Die Amyloid-Plaques verringerten sich (87,0 Centiloide in der Donanemab-Gruppe gegenüber 0,67 in der Placebogruppe). Betrachtete man nur die Patientinnen und Patienten mit zum Studieneinschluss geringer und mittlerer Tau-Pathologie, zeigte sich unter der Antikörper-Therapie ein deutlicher Rückgang der Amyloid-Plaques, während diese in der Placebogruppe zunahmen. Auf die Tau-Pathologie hatte die Therapie keinen Einfluss.
„Wir haben nun den Nachweis, dass die Amyloid-Plaques ein ‚driver‘ der Erkrankung und damit ein klinisch effektives Therapietarget sind und nicht nur ein ‚Begleitprodukt‘ der Alzheimer-Pathogenese. Die klinische Befundung der Patientinnen und Patienten und die Biomarkerbefunde stimmen überein“, erklärt Prof. Lars Timmermann. „Eine weitere wichtige Erkenntnis ist, dass insbesondere Betroffene in frühen Erkrankungsstadien von der Therapie profitieren.“ Wie der Experte weiter ausführt, mache das deutlich, wie wichtig Biomarker für das frühe Erkennen der Erkrankung seien. „Es ist nun wichtig, dass wir zeitnah einen Frühtest, vorzugsweise einen einfachen Bluttest, auf Alzheimer bekommen.“ Erste Tests sind bereits für die Anwendung in klinischen Studien zugelassen, ein Test wurde von Wissenschaftlerinnen und Wissenschaftler der Universität in Bochum entwickelt: Er erkennt erste Fehlfaltungen den Beta-Amyloid bereits, bevor es zu den krankheitsauslösenden Ablagerungen kommt und hat somit prognostischen Wert, wie eine kleinere Studie zeigte [5]. Derzeit befindet sich der Test in der Evaluierung anhand von größeren Kohorten. „Wenn wir einen validen Frühtest haben, der sich auch für Massen-Screenings eignet, und eine Therapie, die in den Frühstadien hocheffektiv ist, kann das die Alzheimer-Therapie revolutionieren“, freut sich der DGN-Präsident. Allerdings gibt er zu bedenken, dass auch andere Ursachen als Amyloid-Ablagerungen zur Krankheitsprogression beitragen können. „Die Alzheimer-Krankheit ist mit dieser Therapie noch nicht heilbar.“
Darüber hinaus gibt es auch noch Herausforderungen zu lösen: So ist die Therapie nicht nebenwirkungsfrei. In der Behandlungsgruppe traten drei Todesfälle auf, die im Zusammenhang mit der Therapie stehen (vs. einem Todesfall in der Placebogruppe). Auffällig häufiger ließen sich bildgebend kleine Hirnblutungen (sog. zerebrale Mikrohämorrhagien) nachweisen - mit 26,8 Prozent in der Verumgruppe und 12,5 Prozent in der Placebogruppe.
„Eine weitere Limitation im klinischen Alltag werden die hohen Therapiekosten sein“, erklärt DGN-Generalsekretär Prof. Dr. Peter Berlit. „Angesichts der hohen und aufgrund des demographischen Wandels noch weiter ansteigenden Prävalenz stellt sich die Frage, wie und ob unser Gesundheitssystem einen flächendeckenden Einsatz finanzieren kann und will. Dazu brauchen wir einen gesamtgesellschaftlichen Diskurs auf wissenschaftlicher Basis, den unsere Fachgesellschaft gern begleitet.“
Wie der Experte betont, dürfe die Aussicht auf eine erfolgreiche Therapie auf keinen Fall das Bemühen um die Prävention behindern. Etwa 40 % aller Demenzerkrankungen könnten vermieden oder ihr Fortschreiten verlangsamt werden, wenn die entsprechenden Lebensstilfaktoren angegangen würden. Dazu gehören vor allem eine ausgewogene, bevorzugt mediterrane Ernährung, die Vermeidung von Übergewicht, die Gesunderhaltung der Darmflora, regelmäßige geistige, körperliche und soziale Aktivität, Erhalt bzw. Korrektur des Hörvermögens durch ein Hörgerät, ein erholsamer Schlaf, die Vermeidung von übermäßigem Stress, ein Blutdruck im Normalbereich und der maßvolle Umgang mit organ- und hirnschädigenden Substanzen wie Alkohol und Nikotin. „Die DGN versucht gemeinsam mit der Deutschen Hirnstiftung, diese wichtige Präventionsbotschaft in der Bevölkerung verankern. Am kommenden Samstag ist ‚Brain Health Day‘ [6], und mit weltweiten Aktionen soll die Gehirngesundheit stärker in den Mittelpunkt gerückt werden.“
Literatur
[1] Deuschl G, Maier W et al. S3-Leitlinie Demenzen. 2016. In: Deutsche Gesellschaft für Neurologie, Hrsg. Leitlinien für Diagnostik und Therapie in der Neurologie. Online: www.dgn.org/leitlinien (abgerufen am
18.07.2023)
[2] Hacke, Werner (Hrsg.) Neurologie. Springer-Verlag 2016. S. 648 ff.
[3] Sims JR, Zimmer JA, Evans CD, Lu M, Ardayfio P, Sparks J, Wessels AM, Shcherbinin S, Wang H, Monkul Nery ES, Collins EC, Solomon P, Salloway S, Apostolova LG, Hansson O, Ritchie C, Brooks DA, Mintun M, Skovronsky DM; TRAILBLAZER-ALZ 2 Investigators. Donanemab in Early Symptomatic Alzheimer Disease: The TRAILBLAZER-ALZ 2 Randomized Clinical Trial. JAMA. 2023 Jul 17. doi: 10.1001/jama.2023.13239. Epub ahead of print. PMID: 37459141.
[4] Wessels AM, Andersen SW, Dowsett SA, Siemers ER. The Integrated Alzheimer's Disease Rating Scale (iADRS) Findings from the EXPEDITION3 Trial. J Prev Alzheimers Dis. 2018;5(2):134-136. doi: 10.14283/jpad.2018.10. PMID: 29616706.
[5] Stockmann J, Verberk IMW, Timmesfeld N, Denz R, Budde B, Lange-Leifhelm J, Scheltens P, van der Flier WM, Nabers A, Teunissen CE, Gerwert K. Amyloid-β misfolding as a plasma biomarker indicates risk for future clinical Alzheimer's disease in individuals with subjective cognitive decline. Alzheimers Res Ther. 2020 Dec 24;12(1):169. doi: 10.1186/s13195-020-00738-8. Erratum in: Alzheimers Res Ther. 2021 Jan 15;13(1):25. PMID: 33357241; PMCID: PMC7761044.
[6] https://hirnstiftung.org/2023/07/world- ... -konzepts/
Pressekontakt
Pressestelle der Deutschen Gesellschaft für Neurologie
c/o Dr. Bettina Albers, albersconcept, Jakobstraße 38, 99423 Weimar
Tel.: +49 (0)36 43 77 64 23
Pressesprecher: Prof. Dr. med. Peter Berlit
E-Mail: presse@dgn.org
Die Deutsche Gesellschaft für Neurologie e.V. (DGN)
sieht sich als wissenschaftliche Fachgesellschaft in der gesellschaftlichen Verantwortung, mit ihren über 11.500 Mitgliedern die neurologische Krankenversorgung in Deutschland zu sichern und zu verbessern. Dafür fördert die DGN Wissenschaft und Forschung sowie Lehre, Fort- und Weiterbildung in der Neurologie. Sie beteiligt sich an der gesundheitspolitischen Diskussion. Die DGN wurde im Jahr 1907 in Dresden gegründet. Sitz der Geschäftsstelle ist Berlin. www.dgn.org
Präsident: Prof. Dr. med. Lars Timmermann
Stellvertretende Präsidentin: Prof. Dr. med. Daniela Berg
Past-Präsident: Prof. Dr. med. Christian Gerloff
Generalsekretär: Prof. Dr. med. Peter Berlit
Geschäftsführer: David Friedrich-Schmidt
Geschäftsstelle: Reinhardtstr. 27 C, 10117 Berlin, Tel.: +49 (0)30 531437930, E-Mail: info@dgn.org
Originalpublikation:
doi: 10.1001/jama.2023.13239
Quelle: Pressemitteilung vom 18.07.2023
Dr. Bettina Albers Pressestelle der DGN
Deutsche Gesellschaft für Neurologie e.V.
https://idw-online.de/de/news818033
-
WernerSchell
- Administrator
- Beiträge: 4867
- Registriert: 06.02.2021, 16:16
Neue Alzheimer-Therapien stellen Gesundheitsbudget und Versorgungsstrukturen vor enorme Herausforderungen
Neue Alzheimer-Therapien stellen Gesundheitsbudget und Versorgungsstrukturen vor enorme Herausforderungen
Neurodegenerative Erkrankungen wie M. Alzheimer und M. Parkinson nehmen zu, z.T. sogar mehr, als durch die Überalterung der Gesellschaft erklärt werden kann. In jüngster Zeit wurden im Bereich der Alzheimerbehandlung verschiedene Durchbrüche vermeldet. Doch die Therapiekosten sind hoch, ebenso die Anzahl derjenigen, die für diese Behandlungen in Frage kommen. Und selbst wenn genügend finanzielle Mittel zur Verfügung stünden, bleiben enorme versorgungsstrukturelle Herausforderungen, die zeitnah gelöst werden müssen. Die Deutsche Gesellschaft für Neurologie mahnt gemeinsam mit den Berufsverbänden an, dass nun die Gesundheitspolitik handeln muss.

Fast 8,5 Prozent aller deutschen Bundesbürger im Alter über 65 Jahren waren laut Angabe des statistischen Bundesamts im Jahr 2021 von einer Demenz betroffen [1]. Aufgrund des demographischen Wandels ist in den kommenden Jahren mit einem weiteren Anstieg zu rechnen – denn in einer alternden Gesellschaft nimmt die absolute Zahl von altersassoziierten Erkrankungen wie Alzheimer- oder Parkinson-Erkrankung natürlich weiter zu [2, 3]. Hinzu kommt, dass der Anstieg der Neuerkrankungsrate an neurodegenerativen Erkrankungen sogar noch höher ist, als sich allein durch Alterung der Gesellschaft erklären ließe. Als Ursache werden hier Umwelt- und Lebensstilfaktoren diskutiert. Gleichzeitig steigt die Lebenserwartung weiter an, so dass sich unsere Gesellschaft auf einen großen Zuwachs an Menschen mit chronischen neurologischen Erkrankungen einstellen muss.
„Verschärft“ wird die zukünftige Versorgungslage in der Neurologie dadurch, dass für neurologische „Volksleiden“ wie Alzheimer neue innovative Therapien auf den Markt kommen, die eine besondere Betreuung der Patientinnen und Patienten erforderlich machen. Damit Betroffene von den Therapien profitieren, muss die Behandlung so früh wie möglich einsetzen – bevor das Vollbild einer Alzheimer-Erkrankung erreicht ist. Bei den ersten kognitiven Einschränkungen muss geklärt werden, ob tatsächlich Alzheimer zugrunde liegt. Hierfür sind eine spezialisierte neuropsychologische, bildgebende und laborchemische Diagnostik einschließlich Nervenwasser- (Liquor-) Untersuchung erforderlich. Nun rechtfertigen Lumbalpunktionen keine stationäre Aufnahme im Krankenhaus, werden aber auf der anderen Seite nicht flächendeckend in den Facharztpraxen angeboten. Nach der Diagnose bedarf es einer umfassenden Patientenaufklärung über die Therapien, und die Infusion der Medikamente muss spezialfachärztlich überwacht werden. Sowohl die Diagnostik als auch die Therapie werden so zu einem „Stress-Test“ für die ambulanten neurologischen Versorgungsstrukturen, qualitativ und quantitativ.
„Alle Betroffenen haben Anspruch auf eine leitliniengerechte Therapie“ betont Dr. med. Uwe Meier, Vorsitzender des Berufsverbands Deutscher Neurologen (BDN). „Es wird zukünftig eine große Herausforderung, all diese Menschen auch in der Fläche gut zu versorgen“, bestätigt Dr. med. Klaus Gehring, Vorsitzender des Berufsverbands Deutscher Nervenärzte (BVDN).
Wie Prof. Dr. Peter Berlit, Generalsekretär der Deutschen Gesellschaft für Neurologie (DGN), weiter ausführt, müssen für eine flächendeckende Versorgung zeitnah qualitativ hochwertige Diagnostik- und Therapie-Strukturen an neurologischen Kliniken und in Facharztpraxen geschaffen werden. „Bei Zulassung der neuen Alzheimer-Medikamente, die in wenigen Monaten zu erwarten sein dürfte, brauchen wir nicht nur ausreichend viele Infusionsplätze in Ambulanzen, Praxen und MVZs, sondern auch speziell geschultes und ausgebildetes Personal sowie ein entsprechendes Frühdiagnostik-Angebot mit den dafür notwendigen Labor- und Bildgebungskapazitäten.“
Der Fortschritt in der Therapie bringt aber auch noch eine ganz andere Herausforderung mit sich, der nun begegnet werden müsse. „Die neuen Therapien sind per se kostenintensiv, hinzu kommen die Zusatzkosten für Diagnostik, Infrastruktur und Personal – und im Fall von Alzheimer sprechen wir nicht von einer seltenen Erkrankung“ betont Prof. Berlit. „Die Deutsche Gesellschaft für Neurologie sieht ihre Aufgabe darin, wissenschaftlich belegte Diagnostikkriterien anzuwenden, damit diejenigen die Behandlung erhalten, die davon profitieren und bei denen die Nutzen-Risiko-Relation günstig ist. Dafür ist die Einrichtung von Gedächtnisambulanzen und -praxen dringend erforderlich.“
Die Deutsche Alzheimer Gesellschaft schätzt die Zahl der Demenzneuerkrankungen pro Jahr auf über 430.000 Fälle [4] und etwa bei Dreiviertel aller Demenzfälle liegt eine Alzheimer-Erkrankung zugrunde. Eine Arbeit aus dem Juni dieses Jahres rechnet vor, dass für eine Therapie mit dem Antikörper Lecanemab in 27 europäischen Ländern insgesamt 5,4 Millionen Patienten in Frage kommen, was zu jährlichen Therapiekosten in Höhe von 133 Milliarden Euro führen würde [5]. Die jährlichen Therapiekosten pro Patientin/Patient werden auf knapp 25.000 Euro beziffert. In Abhängigkeit von der Zahl behandelter Patientinnen und Patienten pro Jahr würden Alzheimertherapeutika rasch Rang 1 der verordnungsstärksten Arzneimittelgruppe belegen und noch vor den Ausgaben für Krebsmedikamente liegen [6]. Hinzu kämen die erforderlichen Investitionen in die Versorgungsstruktur.
Die DGN und die Berufsverbände sind sich einig: „Das sind Ausgaben, die gesamtgesellschaftlich konsentiert sein müssen und es fehlt eine öffentliche Debatte zu diesem wichtigen Thema. Hier ist nun die Gesundheitspolitik gefordert – denn es muss geklärt werden, wie wir die Versorgung in der Fläche und die Bezahlbarkeit sicherstellen können“.
[1] Mittlere Prävalenzrate von Demenzerkrankungen nach Alter und Geschlecht im Jahr 2021. Abrufbar unter https://de.statista.com/statistik/daten ... eschlecht/
[2] Feigin VL, Nichols E, Alam T et al. Global, regional, and national burden of neurological disorders, 1990-2016: a systematic analysis for the Global Burden of Disease Study 2016. GBD 2016 Neurology Collaborators. Lancet Neurol 2019; 18 (5): 459-480
[3] Dorsey ER, Elbaz A, Nichols E et al. Global, regional, and national burden of Parkinson's disease, 1990-2016: a systematic analysis for the Global Burden of Disease Study 2016. Lancet Neurol 2018; 17 (11): 939-953
[4] https://www.alzheimer-bw.de/fileadmin/A ... g_2022.pdf
[5] Jönsson L, Wimo A, Handels R et al. The affordability of lecanemab, an amyloid-targeting therapy for Alzheimer's disease: an EADC-EC viewpoint. Lancet Reg Health Eur. 2023 May 22;29:100657. doi: 10.1016/j.lanepe.2023.100657. PMID: 37251789; PMCID: PMC10220264
[6] Bundesministerium für Gesundheit. Daten des Gesundheitswesens 2020. S. 72. https://www.bundesgesundheitsministeriu ... s_2020.pdf
Pressekontakt
Pressestelle der Deutschen Gesellschaft für Neurologie
c/o Dr. Bettina Albers, albersconcept, Jakobstraße 38, 99423 Weimar
Tel.: +49 (0)36 43 77 64 23
Pressesprecher: Prof. Dr. med. Peter Berlit
E-Mail: presse@dgn.org
Die Deutsche Gesellschaft für Neurologie e.V. (DGN)
sieht sich als wissenschaftliche Fachgesellschaft in der gesellschaftlichen Verantwortung, mit ihren über 11.500 Mitgliedern die neurologische Krankenversorgung in Deutschland zu sichern und zu verbessern. Dafür fördert die DGN Wissenschaft und Forschung sowie Lehre, Fort- und Weiterbildung in der Neurologie. Sie beteiligt sich an der gesundheitspolitischen Diskussion. Die DGN wurde im Jahr 1907 in Dresden gegründet. Sitz der Geschäftsstelle ist Berlin. www.dgn.org
Präsident: Prof. Dr. med. Lars Timmermann
Stellvertretende Präsidentin: Prof. Dr. med. Daniela Berg
Past-Präsident: Prof. Dr. med. Christian Gerloff
Generalsekretär: Prof. Dr. med. Peter Berlit
Geschäftsführer: David Friedrich-Schmidt
Geschäftsstelle: Reinhardtstr. 27 C, 10117 Berlin, Tel.: +49 (0)30 531437930, E-Mail: info@dgn.org
Quelle: Pressemitteilung vom 27.07.2ß23
Dr. Bettina Albers Pressestelle der DGN
Deutsche Gesellschaft für Neurologie e.V.
https://idw-online.de/de/news818478
-
WernerSchell
- Administrator
- Beiträge: 4867
- Registriert: 06.02.2021, 16:16
Guter Muskelstatus könnte Risiko für Alzheimer senken
Deutsche Ärzteblatt vom 27.07.2023:
Guter Muskelstatus könnte Risiko für Alzheimer senken
San Francisco – Ein hoher Muskelstatus könnte dazu beitragen, eine Alzheimer-Krankheit abzuwehren. Das berichtet eine internationale Arbeitsgruppe im Fachmagazin BMJ Medicine (2023; DOI: 10.1136/bmjmed-2022-000354).
Es ist laut der Arbeitsgruppe bereits bekannt, dass die Magermasse – ein Maß für die Muskelmasse, das als Differenz zwischen Gesamtmasse und Fettmasse definiert ist – bei Patienten mit Alzheimer-Krankheit im Vergleich zu Kontrollpersonen oft reduziert ist.
Die Interpretation dieser Beobachtung sei durchweg, dass die Verringerung der Magermasse eine Folge der Alzheimer-Krankheit sei – „aber die meisten Studien verwendeten Fall-Kontroll-Studien, die die Richtung der Wirkung nicht bestimmen können“, so die Forscher.
Es sei also auch möglich, dass eine höhere fettfreie Masse das Alzheimer-Risiko senke. Ein solcher Effekt könnte die schützende Assoziation zwischen körperlicher Aktivität und einem geringeren Alzheimer-Risiko in Beobachtungsstudien teilweise erklären, so die Wissenschaftler.
Die Arbeitsgruppe sammelte Informationen über die genetischen Daten, die Muskelmasse, die kognitiven Fähigkeiten und die Gesundheitsdaten von 450.243 Teilnehmern aus der britischen Biobank.
… (weiter lesen untr) …. > https://www.aerzteblatt.de/nachrichten/ ... 7ac2e8834e
Guter Muskelstatus könnte Risiko für Alzheimer senken
San Francisco – Ein hoher Muskelstatus könnte dazu beitragen, eine Alzheimer-Krankheit abzuwehren. Das berichtet eine internationale Arbeitsgruppe im Fachmagazin BMJ Medicine (2023; DOI: 10.1136/bmjmed-2022-000354).
Es ist laut der Arbeitsgruppe bereits bekannt, dass die Magermasse – ein Maß für die Muskelmasse, das als Differenz zwischen Gesamtmasse und Fettmasse definiert ist – bei Patienten mit Alzheimer-Krankheit im Vergleich zu Kontrollpersonen oft reduziert ist.
Die Interpretation dieser Beobachtung sei durchweg, dass die Verringerung der Magermasse eine Folge der Alzheimer-Krankheit sei – „aber die meisten Studien verwendeten Fall-Kontroll-Studien, die die Richtung der Wirkung nicht bestimmen können“, so die Forscher.
Es sei also auch möglich, dass eine höhere fettfreie Masse das Alzheimer-Risiko senke. Ein solcher Effekt könnte die schützende Assoziation zwischen körperlicher Aktivität und einem geringeren Alzheimer-Risiko in Beobachtungsstudien teilweise erklären, so die Wissenschaftler.
Die Arbeitsgruppe sammelte Informationen über die genetischen Daten, die Muskelmasse, die kognitiven Fähigkeiten und die Gesundheitsdaten von 450.243 Teilnehmern aus der britischen Biobank.
… (weiter lesen untr) …. > https://www.aerzteblatt.de/nachrichten/ ... 7ac2e8834e
-
WernerSchell
- Administrator
- Beiträge: 4867
- Registriert: 06.02.2021, 16:16
Kreuzworträtsel und Schach vermeiden Demenz eher als geselliges Beisammensein
Deutsches Ärzteblatt vom 28.07.2023:
Kreuzworträtsel und Schach vermeiden Demenz eher als geselliges Beisammensein

Melbourne – Computernutzung, Kreuzworträtsel und Spiele wie Schach, die das Gehirn stärker beanspruchen, könnten Senioren eher vor einer Demenz schützen – oder ihren Beginn hinausschieben – als Stricken, Malen oder soziale Kontakte. Dies kam in einer prospektiven Beobachtungsstudie in JAMA Network Open (2023; DOI: 10.1001/jamanetworkopen.2023.23690) heraus.
Eine Vielzahl von epidemiologischen Studien hat gezeigt, dass Menschen mit einer höheren Bildung und solche, die in Berufen arbeiten, die ihre kognitiven Fähigkeiten herausfordern, im höheren Alter seltener an einer Demenz erkranken. Auch im Alter bleiben diese kognitiven Reserven vermutlich länger erhalten, wenn Senioren sich mit geistig anspruchsvollen Dingen beschäftigen.
Ein Team um Joanne Ryan hat jetzt den Einfluss von 7 verschiedenen Freizeitaktivitäten von Senioren auf das Demenzrisiko untersucht. Grundlage bildete die ASPREE-Studie („ASPirin in Reducing Events in the Elderly“) und die Nachfolgestudie ASPREE-XT.
… (weiter lesen unter)… > https://www.aerzteblatt.de/nachrichten/ ... 7ac2e8834e
Kreuzworträtsel und Schach vermeiden Demenz eher als geselliges Beisammensein

Melbourne – Computernutzung, Kreuzworträtsel und Spiele wie Schach, die das Gehirn stärker beanspruchen, könnten Senioren eher vor einer Demenz schützen – oder ihren Beginn hinausschieben – als Stricken, Malen oder soziale Kontakte. Dies kam in einer prospektiven Beobachtungsstudie in JAMA Network Open (2023; DOI: 10.1001/jamanetworkopen.2023.23690) heraus.
Eine Vielzahl von epidemiologischen Studien hat gezeigt, dass Menschen mit einer höheren Bildung und solche, die in Berufen arbeiten, die ihre kognitiven Fähigkeiten herausfordern, im höheren Alter seltener an einer Demenz erkranken. Auch im Alter bleiben diese kognitiven Reserven vermutlich länger erhalten, wenn Senioren sich mit geistig anspruchsvollen Dingen beschäftigen.
Ein Team um Joanne Ryan hat jetzt den Einfluss von 7 verschiedenen Freizeitaktivitäten von Senioren auf das Demenzrisiko untersucht. Grundlage bildete die ASPREE-Studie („ASPirin in Reducing Events in the Elderly“) und die Nachfolgestudie ASPREE-XT.
… (weiter lesen unter)… > https://www.aerzteblatt.de/nachrichten/ ... 7ac2e8834e